Kurzajki co to?
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez infekcję wirusową. Za ich powstawanie odpowiada ludzki wirus brodawczaka, czyli HPV (Human Papillomavirus). Istnieje ponad sto jego typów, a każdy z nich preferuje inne obszary ciała i może powodować inne rodzaje brodawek. Wirus HPV jest bardzo zaraźliwy i przenosi się poprzez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z zainfekowanymi przedmiotami, takimi jak ręczniki, obuwie czy powierzchnie wspólne, np. na basenie lub siłowni. Okres inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy, zanim widoczne staną się pierwsze zmiany skórne. Sama kurzajka to zazwyczaj niewielkie, szorstkie i twarde narośle na skórze, które mogą mieć kolor od cielistego, przez różowy, aż po ciemnobrązowy. W zależności od lokalizacji i typu HPV, kurzajki mogą przybierać różne formy – od płaskich, niepozornych plamek, po wypukłe, kalafiorowate narośla. Szczególnie narażone na zakażenie są osoby z osłabionym układem odpornościowym, dzieci, a także osoby, które często korzystają z miejsc publicznych o podwyższonej wilgotności.
Wirus HPV wnika do organizmu przez drobne uszkodzenia naskórka, takie jak zadrapania, skaleczenia czy pęknięcia skóry. Po wniknięciu do komórek naskórka wirus powoduje ich niekontrolowane namnażanie, co prowadzi do charakterystycznego przerostu tkanki i powstania brodawki. Lokalizacja kurzajek jest bardzo zróżnicowana. Najczęściej pojawiają się na dłoniach (zwłaszcza na palcach i pod paznokciami), stopach (tzw. kurzajki podeszwowe), ale mogą występować również na twarzy, łokciach, kolanach czy w okolicach intymnych. Rodzaj wirusa HPV determinuje nie tylko wygląd kurzajki, ale także jej umiejscowienie. Na przykład, wirusy HPV typu 1 i 2 często powodują brodawki zwykłe na dłoniach i stopach, podczas gdy inne typy mogą być odpowiedzialne za brodawki płaskie na twarzy czy brodawki płciowe w okolicach intymnych. Zrozumienie mechanizmu powstawania kurzajek jest kluczowe dla skutecznego zapobiegania ich rozprzestrzenianiu się i leczenia.
Warto podkreślić, że kurzajki, choć zazwyczaj niegroźne dla zdrowia, mogą być uciążliwe i bolesne, zwłaszcza gdy zlokalizowane są w miejscach narażonych na ucisk lub tarcie, jak podeszwy stóp. Mogą również stanowić problem estetyczny. Samoistne usuwanie kurzajek nie jest zalecane ze względu na ryzyko rozprzestrzenienia infekcji i powstania blizn. Zawsze warto skonsultować się z lekarzem lub farmaceutą, aby dobrać odpowiednią metodę leczenia, która będzie bezpieczna i skuteczna.
Różne rodzaje kurzajek i ich charakterystyczne cechy wizualne
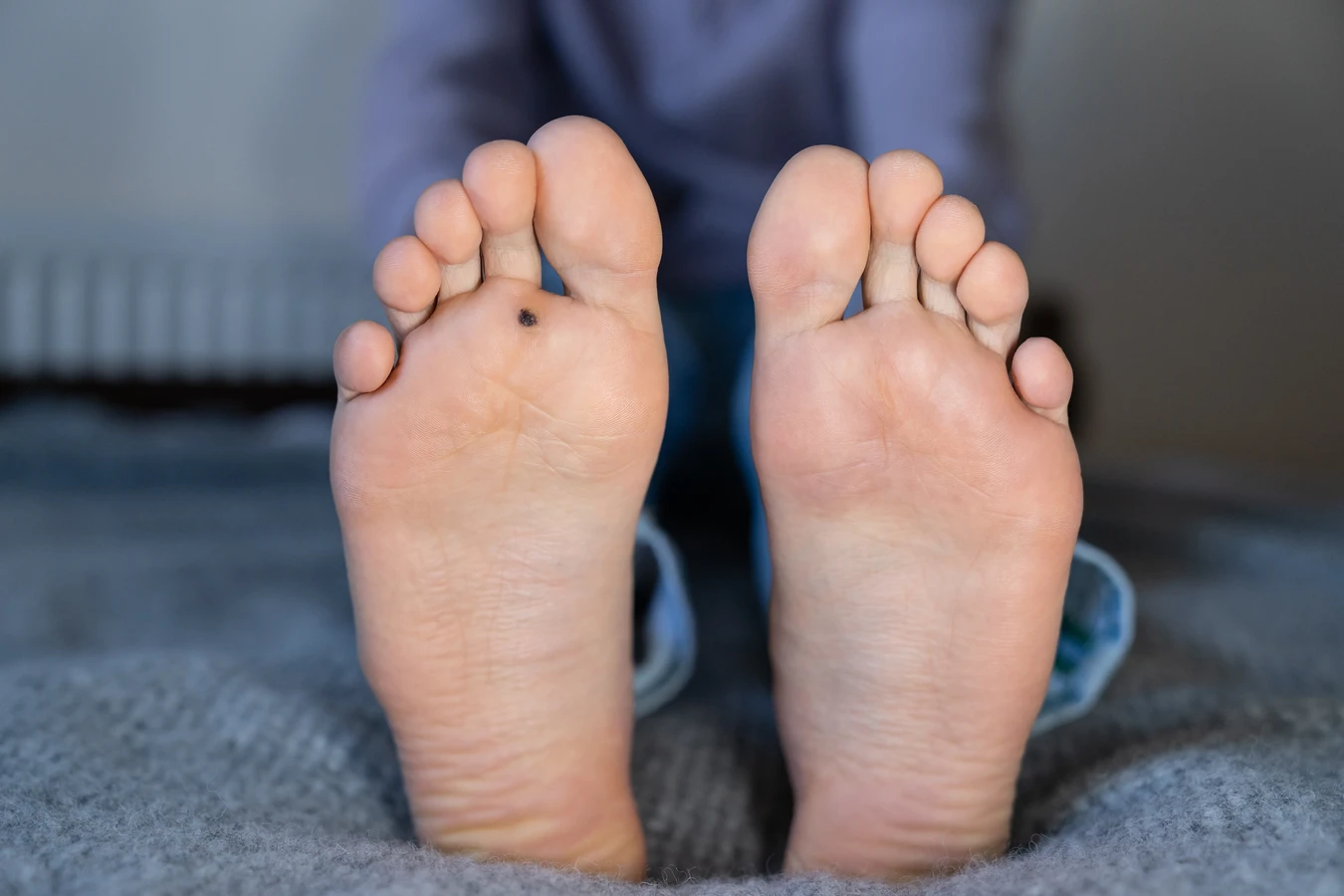
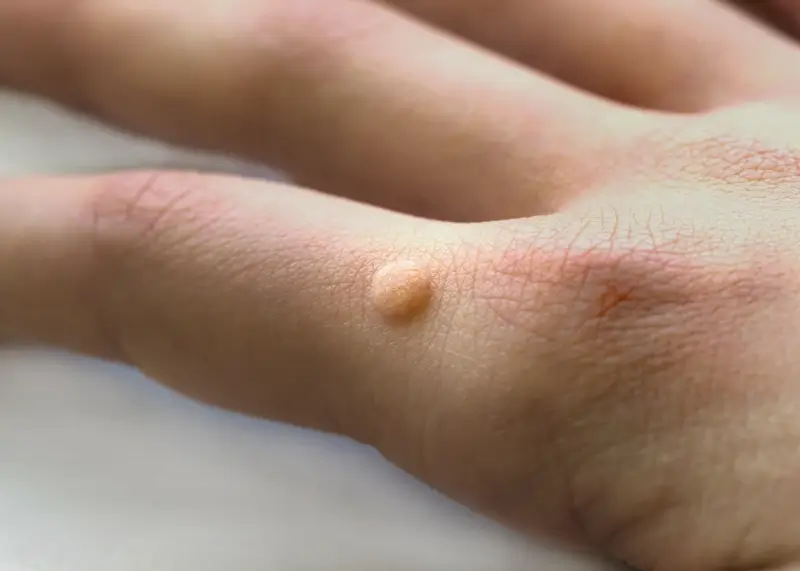
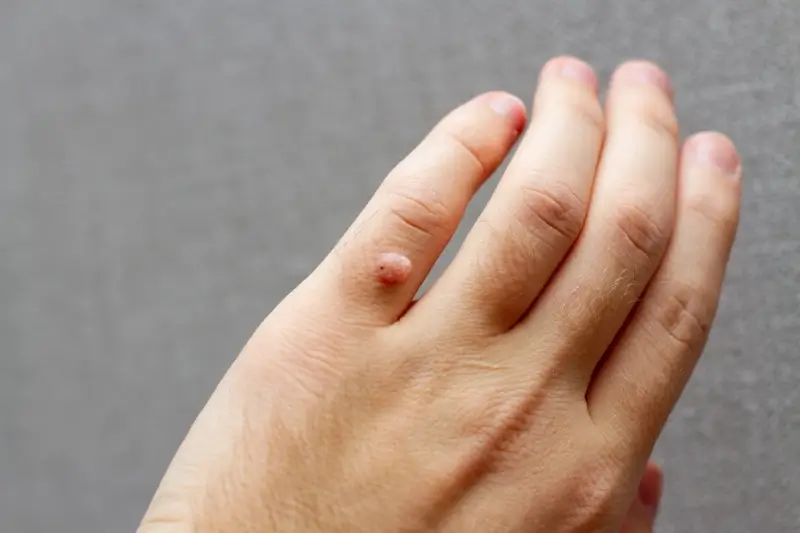
Kurzajki, pomimo wspólnego pochodzenia wirusowego, mogą przyjmować bardzo zróżnicowane formy, zależne od typu wirusa HPV, jego lokalizacji na ciele oraz indywidualnej reakcji organizmu. Poznanie tych różnic jest pomocne w diagnostyce i doborze odpowiedniej metody leczenia. Najbardziej powszechnym typem są brodawki zwykłe, często nazywane potocznie kurzajkami. Zwykle pojawiają się na palcach, dłoniach, łokciach i kolanach. Charakteryzują się szorstką, nierówną powierzchnią, przypominającą kalafior lub brokuł. Mogą być cieliste, białawe, różowe lub brązowe, a ich wielkość waha się od kilku milimetrów do ponad centymetra. Czasami można dostrzec w nich drobne, czarne punkciki, które są zatrzymanymi naczyniami krwionośnymi, co jest charakterystycznym objawem świadczącym o obecności brodawki.
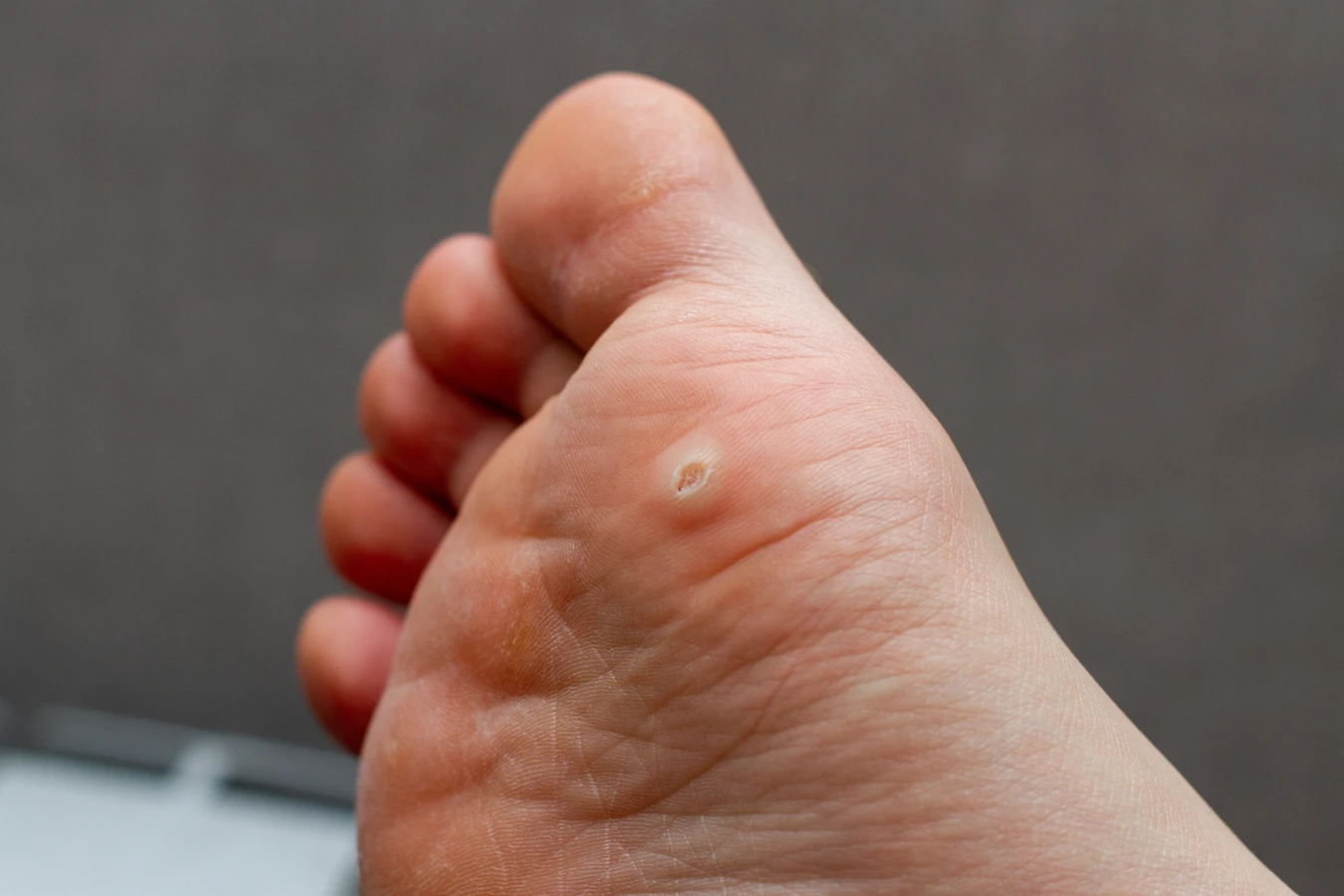
Inną grupą są brodawki podeszwowe, które rozwijają się na podeszwach stóp. W przeciwieństwie do brodawek zwykłych, często wrastają do wnętrza skóry pod wpływem nacisku podczas chodzenia, co sprawia, że są bardzo bolesne. Ich powierzchnia może być mniej szorstka, a widoczne linie papilarne są przerwane przez brodawkę. Czasami mogą występować pojedynczo, ale często tworzą grupy, tzw. mozaikowe brodawki, które są trudniejsze w leczeniu. Kolejnym typem są brodawki płaskie, które zazwyczaj pojawiają się na twarzy, szyi i grzbietach dłoni. Są mniejsze od brodawek zwykłych i mają gładką, lekko uniesioną powierzchnię, przypominającą małe, płaskie grudki. Mogą mieć kolor cielisty, żółtawy lub lekko brązowy, a ich charakterystyczną cechą jest tendencja do pojawiania się w dużej liczbie, często wzdłuż linii zadrapań.
Istnieją również brodawki nitkowate, które występują głównie na twarzy, wokół ust, nosa i oczu. Mają wydłużony, cienki kształt, przypominający nitkę lub wyrostek. Są cielistego koloru i mogą szybko rosnąć. Warto również wspomnieć o brodawkach mozaikowych, które są skupiskiem wielu drobnych brodawek, tworzących większą, łuszczącą się zmianę. Często występują na stopach i dłoniach. Wreszcie, w okolicach narządów płciowych mogą pojawić się brodawki płciowe, zwane kłykcinami kończystymi. Są one spowodowane innymi typami wirusa HPV niż brodawki skórne i wymagają specjalistycznego leczenia, często u lekarza dermatologa lub wenerologa. Ich wygląd może być bardzo różny – od drobnych grudek po większe, kalafiorowate skupiska. Identyfikacja konkretnego typu kurzajki jest istotna dla wyboru najskuteczniejszej metody leczenia i zapobiegania nawrotom.
Skąd się biorą kurzajki w organizmie ludzkim i jak zapobiegać ich powstawaniu

Uszkodzenia skóry, takie jak drobne skaleczenia, zadrapania, pęknięcia czy otarcia, otwierają drogę wirusowi do wniknięcia do organizmu. Dlatego ważne jest, aby dbać o higienę skóry, szczególnie rąk i stóp, i unikać kontaktu z potencjalnymi źródłami zakażenia. Dzielenie się ręcznikami, obuwiem czy innymi przedmiotami osobistego użytku może prowadzić do przeniesienia wirusa. Warto pamiętać, aby nie używać cudzych rzeczy i dbać o higienę własnych. Dzieci, ze względu na często niższą świadomość higieniczną i kontakt z różnymi powierzchniami, są szczególnie narażone na zakażenie kurzajkami. Uczestnictwo w zajęciach sportowych, często odbywających się w wilgotnych i wspólnych przestrzeniach, również zwiększa ryzyko.
Zapobieganie kurzajkom polega przede wszystkim na unikaniu kontaktu z wirusem i wzmacnianiu naturalnej odporności organizmu. Oto kilka praktycznych wskazówek, jak zminimalizować ryzyko zakażenia:
- Utrzymuj higienę skóry, szczególnie rąk i stóp, regularnie je myjąc i osuszając.
- Unikaj chodzenia boso w miejscach publicznych o podwyższonej wilgotności, takich jak baseny, sauny czy szatnie. Zawsze zakładaj klapki.
- Nie dziel się ręcznikami, obuwiem ani innymi przedmiotami osobistego użytku z innymi osobami.
- W przypadku drobnych skaleczeń czy otarć na skórze, szybko je oczyść i zabezpiecz plastrem.
- Wzmacniaj swój układ odpornościowy poprzez zdrową dietę, regularną aktywność fizyczną i odpowiednią ilość snu.
- Unikaj drapania i dotykania istniejących kurzajek, aby nie doprowadzić do ich rozprzestrzenienia się na inne części ciała.
- W przypadku zauważenia pierwszych objawów kurzajki, nie zwlekaj z konsultacją lekarską, aby zapobiec jej rozwojowi i rozprzestrzenieniu.
Warto również pamiętać, że szczepienia przeciwko niektórym typom wirusa HPV, które są dostępne dla dzieci i młodzieży, mogą zapobiegać rozwojowi niektórych rodzajów brodawek, w tym brodawek płciowych, a także obniżyć ryzyko rozwoju nowotworów związanych z HPV.
Najskuteczniejsze metody leczenia kurzajek dostępnych w aptece i gabinecie lekarskim
Leczenie kurzajek może być procesem długotrwałym i wymaga cierpliwości, ponieważ wirus HPV jest trudny do całkowitego wyeliminowania z organizmu. Istnieje wiele metod terapeutycznych, zarówno dostępnych bez recepty, jak i wymagających interwencji lekarskiej. W aptekach dostępne są preparaty do stosowania miejscowego, które bazują na substancjach keratolitycznych, takich jak kwas salicylowy czy kwas mlekowy. Działają one poprzez stopniowe rozpuszczanie zrogowaciałej warstwy naskórka, w której znajduje się wirus. Preparaty te występują w formie płynów, maści czy plastrów. Ważne jest, aby stosować je zgodnie z instrukcją, chroniąc otaczającą zdrową skórę, aby uniknąć podrażnień lub poparzeń. Długotrwałe stosowanie tych preparatów może doprowadzić do usunięcia kurzajki, jednak wymaga systematyczności i czasu.
Inną popularną metodą dostępną bez recepty jest krioterapia, czyli zamrażanie kurzajek. Specjalne aplikatory zawierające mieszaninę gazów, np. podtlenku azotu, powodują miejscowe wychłodzenie tkanki brodawki. Niska temperatura prowadzi do zniszczenia zainfekowanych komórek i uszkodzenia naczyń krwionośnych odżywiających kurzajkę. Po zabiegu często tworzy się pęcherz, a po kilku dniach lub tygodniach kurzajka odpada. Metoda ta jest zazwyczaj skuteczna, ale może wymagać powtórzenia zabiegu. Istnieją również domowe sposoby leczenia, jednak ich skuteczność jest często wątpliwa, a ryzyko powikłań, takich jak infekcje czy blizny, jest większe. Nie zaleca się stosowania agresywnych metod domowych, które mogą uszkodzić skórę.
Gdy metody domowe i apteczne okazują się nieskuteczne, lub gdy kurzajki są duże, liczne, bolesne lub zlokalizowane w trudnych miejscach, konieczna jest wizyta u lekarza. Dermatolog dysponuje szerszym wachlarzem możliwości terapeutycznych. Jedną z nich jest profesjonalna krioterapia ciekłym azotem, która jest bardziej precyzyjna i skuteczna niż metody domowe. Inna opcja to elektrokoagulacja, czyli wypalanie kurzajek za pomocą prądu elektrycznego. Zabieg ten jest szybki, ale może pozostawiać blizny. Czasami stosuje się również laseroterapię, która polega na niszczeniu brodawki za pomocą wiązki lasera. Jest to metoda skuteczna, ale często droższa.
Lekarz może również przepisać silniejsze preparaty miejscowe, zawierające np. podofilotoksynę lub imikwimod, które działają przeciwwirusowo i stymulują układ odpornościowy do walki z infekcją. W niektórych przypadkach, zwłaszcza przy brodawkach płciowych, może być konieczne leczenie chirurgiczne, polegające na wycięciu zmian. Ważne jest, aby po zakończeniu leczenia nadal obserwować skórę i w razie potrzeby szybko reagować na pojawiające się nowe zmiany, ponieważ wirus HPV może pozostawać w organizmie i reaktywować się w sprzyjających warunkach. Konsultacja z lekarzem pozwala na dobranie najbezpieczniejszej i najskuteczniejszej metody leczenia, dostosowanej do indywidualnego przypadku.
Powikłania związane z nieleczonymi kurzajkami i znaczenie konsultacji lekarskiej
Chociaż kurzajki zazwyczaj nie stanowią bezpośredniego zagrożenia dla życia, ich zaniedbanie i brak odpowiedniego leczenia mogą prowadzić do szeregu nieprzyjemnych powikłań, które znacząco obniżają jakość życia. Jednym z najczęstszych problemów są dolegliwości bólowe. Szczególnie kurzajki podeszwowe, które rozwijają się na stopach, mogą powodować silny ból podczas chodzenia, utrudniając codzienne funkcjonowanie. Ucisk i tarcie podczas poruszania się mogą również prowadzić do pękania brodawki, krwawienia i stanów zapalnych, co zwiększa ryzyko zakażenia bakteryjnego. W przypadku kurzajek zlokalizowanych na dłoniach, mogą one powodować dyskomfort podczas wykonywania codziennych czynności, takich jak pisanie, chwytanie przedmiotów czy praca.
Rozprzestrzenianie się infekcji to kolejne poważne ryzyko związane z nieleczonymi kurzajkami. Wirus HPV jest bardzo zaraźliwy, a nieleczona brodawka stanowi stałe źródło wirusa. Dotykanie kurzajki, a następnie innych części ciała, może prowadzić do samoinokulacji, czyli przeniesienia wirusa i pojawienia się nowych brodawek w innych miejscach. Może to prowadzić do tworzenia się licznych, trudnych do usunięcia skupisk kurzajek. Co więcej, nieleczone kurzajki mogą przenosić się na inne osoby, szczególnie w warunkach domowych, gdzie kontakt jest częsty i bliski. Dotyczy to zwłaszcza dzieci, które mogą nieświadomie roznosić wirusa w przedszkolu czy szkole.
Warto również wspomnieć o potencjalnym ryzyku rozwoju nowotworów. Choć większość brodawek skórnych jest łagodna, niektóre typy wirusa HPV, szczególnie te odpowiedzialne za brodawki płciowe, są silnie związane z rozwojem raka szyjki macicy, raka odbytu, raka penisa czy raka gardła. Chociaż ryzyko jest niskie w przypadku typowych kurzajek na skórze, nie można go całkowicie wykluczyć, zwłaszcza jeśli istnieje podejrzenie, że mamy do czynienia z nietypowym typem wirusa lub gdy brodawki pojawiają się w nietypowych miejscach. Dlatego tak ważne jest, aby nie bagatelizować żadnych zmian skórnych i skonsultować je z lekarzem.
Konsultacja lekarska jest kluczowa z kilku powodów. Po pierwsze, lekarz jest w stanie prawidłowo zdiagnozować zmianę skórną, odróżniając kurzajkę od innych, potencjalnie groźniejszych schorzeń o podobnym wyglądzie, takich jak znamiona czy zmiany nowotworowe. Po drugie, lekarz może dobrać najskuteczniejszą i najbezpieczniejszą metodę leczenia, dostosowaną do rodzaju kurzajki, jej lokalizacji, wieku pacjenta i ogólnego stanu zdrowia. Samodzielne próby leczenia, zwłaszcza agresywnymi metodami, mogą prowadzić do poważnych powikłań, blizn czy rozprzestrzenienia infekcji. Wczesna interwencja lekarska zazwyczaj skraca czas leczenia, minimalizuje ryzyko nawrotów i zapobiega powikłaniom, zapewniając pacjentowi szybki powrót do zdrowia i komfortu życia.
„`